 Dos nuevos estudios dirigidos por la Universidad de California San Francisco (UCSF) arrojan nueva luz sobre la naturaleza de las células beta, las células productoras de insulina en el páncreas que se ve comprometida en la diabetes.
Dos nuevos estudios dirigidos por la Universidad de California San Francisco (UCSF) arrojan nueva luz sobre la naturaleza de las células beta, las células productoras de insulina en el páncreas que se ve comprometida en la diabetes.
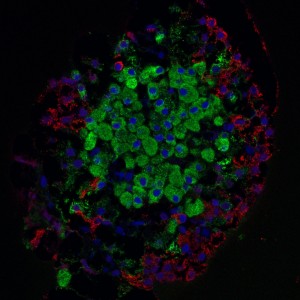
La primera sugiere que algunos casos de diabetes puede ser causada cuando las células beta estan privadas de oxígeno, lo que les empuja a volver a un estado menos maduros que los hace incapaces de producir insulina. El segundo estudio demuestra que las células acinares, células pancreáticas que normalmente no producen insulina, se pueden convertir en células beta funcionales, una nueva vía potencial para el tratamiento de la enfermedad.
En el primer estudio, dirigido por Sapna Puri, un científico en el laboratorio de Matthias Hebrok, director del Centro de Diabetes de UCSF, un gen conocido como la BVS se ha eliminado de forma selectiva de las células beta en ratones. La producción de insulina en estas células beta fue muy reducida, y con el tiempo los ratones desarrollaron el equivalente fisiológico de la diabetes tipo 2. Puri y Hebrok se unieron en el estudio de Haruhiko Akiyama, MD, PhD, de la Universidad de Kyoto , que proporcionó un modelo crítico de ratón para el trabajo.
La diabetes de tipo 2, que por lo general surge en la edad adulta, pero se está convirtiendo cada vez más común en la infancia, generalmente se cree que surgen cuando los tejidos se vuelven resistentes a los efectos de la insulina, causando que niveles más altos de glucosa circulen en la sangre. La diabetes tipo 1, diagnosticados en la infancia, es una enfermedad autoinmune en la que las células beta del páncreas son atacadas y dañadas por el sistema inmune.
A pesar del hecho de que mucha investigación sobre la diabetes tipo 2 se centra en la resistencia a la insulina, el equipo detrás de la primera nuevo estudio sugiere que una disminución en la función de las células beta en el tiempo puede ser un factor en muchos casos, tales como en el subconjunto adultos delgados que desarrollan diabetes.
“Algunos seres humanos con un alto índice de masa corporal aumentan el rendimiento de las células beta, y algunas personas delgadas tienen un bajo rendimiento de las células beta”, dijo Hebrok, autor principal de un artículo que describe la investigación en la edición de 01 de diciembre 2013 de Genes & Development.” Este ratón es un modelo de los humanos delgados que desarrollan diabetes tipo 2.”
Durante el desarrollo del páncreas, los cambios en la expresión génica causa de que algunas células se diferencien en células beta, pero cuando los investigadores examinaron las células beta BVS – privados que encontraron que las células habían “de diferenciado.” proteínas críticas que siempre se encuentran en células beta funcionales maduras estaban ausentes, ya la inversa, una proteína conocida como Sox9, que sólo se ve en las células beta antes de que se han desarrollado completamente, se expresó enérgicamente en las células privadas de BVS.
“Los niveles de marcadores de células maduras bajan en estas células, y marcadores que no deberían estar ahí suben”, dijo Hebrok.
VHL es un sensor celular de oxígeno vital. En condiciones de poco oxígeno, da rienda suelta a la BVS que hacen cambios metabólicos compensatorias para proteger a la célula. Si estos ajustes metabólicos fallan, vías alternativas incitan a la célula a autodestruirse.
Con su supresión selectiva de la BVS de las células beta, el equipo de investigación estaba emulando las condiciones de falta de oxígeno en un solo tipo de células, dijo Hebrok. “Tomamos células beta que ‘creen’ que están en hipoxia, sin llegar a reducir la cantidad de oxígeno.”
Incluso las modestas ganancias de peso en los individuos con células beta mediocres pueden aumentar la demanda en las células de la insulina a un punto que comienzan a exceder su capacidad, dijo Hebrok. Si la falta de oxígeno o cambios metabólicos en las células beta son los impulsores clave durante el desarrollo de la diabetes en algunos pacientes que queda por descubrir.
Aunque los investigadores y los médicos han elaborado amplias categorías de “pre-diabetes” y “diabetes” en la clasificación de los pacientes, Hebrok cree que muchos casos de diabetes son el resultado de constantes, la disminución a largo plazo en la función de las células beta ya comprometidas para que puedan adaptarse con una creciente demanda de insulina.
“Lo que estamos desentrañando aquí es una manera diferente de ver cómo se produce la diabetes”, dijo Hebrok. “No es que estás perfectamente bien y entonces usted está pre-diabético y entonces usted es diabético y luego las células beta mueren. Lugar es una pendiente resbaladiza en que la función de las células beta se erosiona con el tiempo.”
El trabajo fue financiado por becas de los Institutos Nacionales de Salud y la Fundación de Investigación de Diabetes Juvenil. Medical press

No hay comentarios:
Publicar un comentario